¶ NOTA TÉCNICA Nº 34/2025 - SESA/SSVS/GEVS/PEI
¶ Assunto: Alerta sobre a atual situação epidemiológica da Síndrome Gripal (SG) e da Síndrome Respiratória Aguda Grave (SRAG) no Estado do Espírito Santo (ES), com orientações para a vigilância e assistência, e reforço de medidas preventivas e de controle diante da sazonalidade dos vírus Influenza e Vírus Sincicial Respiratório (VSR).
¶ CONSIDERAÇÕES
Os vírus respiratórios são agentes etiológicos comuns de infecções do trato respiratório, cujos quadros clínicos são, na maioria das vezes, autolimitados. No entanto, em indivíduos pertencentes aos grupos de risco — como crianças menores de cinco anos, idosos, gestantes, puérperas, pessoas com comorbidades ou imunossuprimidas —, essas infecções podem evoluir para formas graves, como a SRAG, com necessidade de hospitalização e aumento do risco de óbito, impactando significativamente os serviços de saúde. Embora a circulação dos vírus respiratórios ocorra durante todo o ano, observa-se um aumento sazonal de sua incidência nos meses de outono e inverno, especialmente dos vírus Influenza e VSR, o que justifica a intensificação das ações de vigilância, diagnóstico e prevenção neste período.
No atual cenário epidemiológico, observa-se a intensificação da circulação dos vírus Influenza A (H1N1) e VSR no ES, refletida no crescimento dos casos de SRAG hospitalizada e no aumento do número de óbitos atribuídos a esses agentes, conforme demonstrado nas Figuras 1 e 2.
Embora o número total de casos esteja dentro do esperado para o período sazonal, chama atenção, neste ano, a alta letalidade observada, sobretudo entre os grupos populacionais mais vulneráveis , pelo vírus influenza.
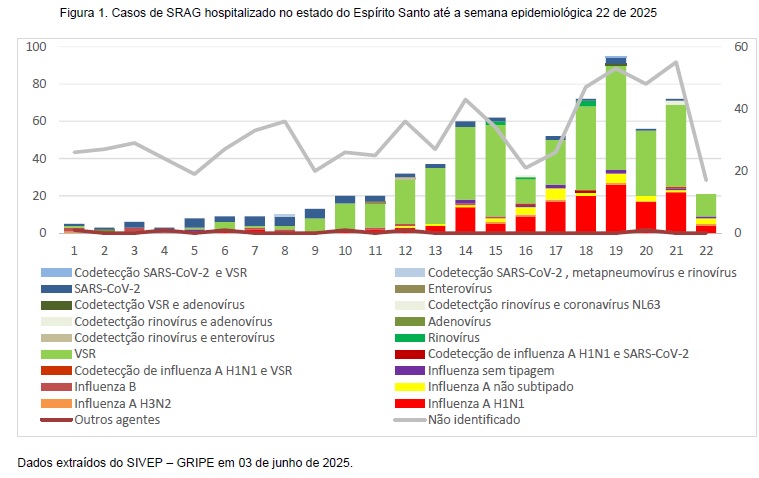
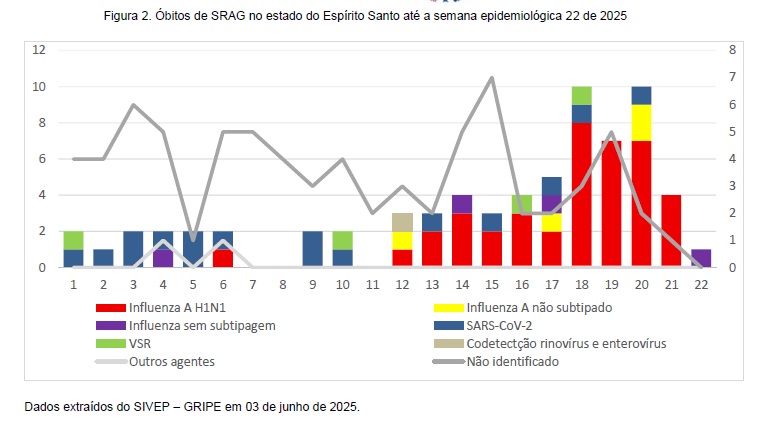
As manifestações clínicas das infecções causadas por vírus respiratórios são semelhantes, o que reforça a importância do diagnóstico laboratorial específico, preferencialmente por RT-PCR em tempo real ou imunofluorescência. A identificação precisa do agente etiológico é fundamental para orientar o manejo clínico, as estratégias de prevenção, o controle da transmissão e a atualização das vacinas.
A vigilância dos vírus respiratórios de importância em saúde pública no Brasil é realizada por meio da Rede de Vigilância Sentinela de SG, da vigilância de SRAG (em hospitalizados e óbitos) e da vigilância de SG suspeita de COVID-19. Essas ações estão integradas à Rede Nacional de Laboratórios, composta pelos Laboratórios Centrais (LACENs) e laboratórios de referência nacional, como a Fiocruz, o Instituto Adolfo Lutz e o Instituto Evandro Chagas.
No ES, a Secretaria da Saúde (SESA), por meio da Vigilância em Saúde e do LACEN/ES, realiza o monitoramento contínuo do perfil epidemiológico e laboratorial dos casos notificados de SG e SRAG, com coleta e análise de amostras clínicas e envio oportuno dos dados aos sistemas oficiais.
Considerando o aumento recente de casos e a tendência de intensificação da circulação viral neste período sazonal, a SESA/ES, por meio desta Nota Técnica, orienta os serviços de saúde quanto ao fluxo de vigilância epidemiológica e de atendimento, e reforça a importância da adoção de medidas de prevenção, controle e diagnóstico oportuno, com o objetivo de reduzir a transmissão dos vírus respiratórios e apoiar as ações assistenciais em todo o estado.
¶ 2. VIGILÂNCIA EPIDEMIOLÓGICA – DEFINIÇÕES OPERACIONAIS
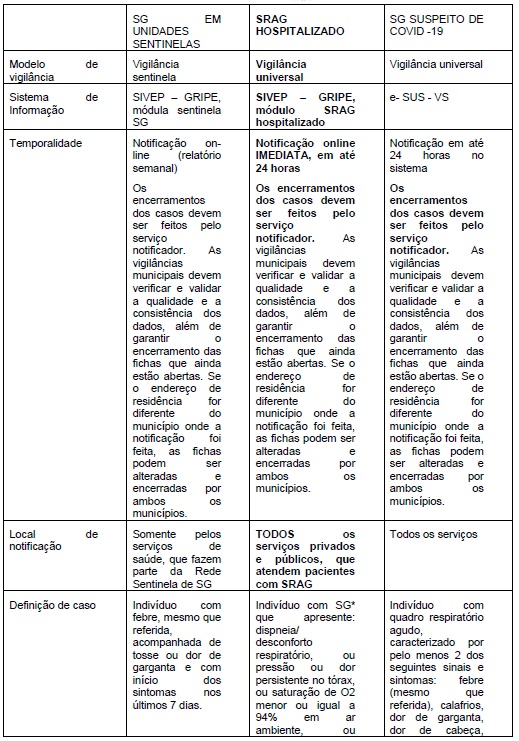
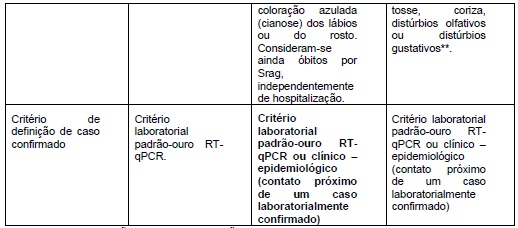
*Para efeito de notificação no Sivep-Gripe, serão considerados os casos de Srag hospitalizados e óbitos por Srag, independentemente de hospitalização. O acesso ao SIVEP – GRIPE é através do Sistema de Cadastro e Permissão.
**Com observações para: crianças: além dos itens anteriores, considerar-se também obstrução nasal, na ausência de outro diagnóstico específico; idosos: considerar também critérios específicos de agravamento, como síncope, confusão mental, sonolência excessiva, irritabilidade e inapetência. E, na suspeita de covid-19, a febre pode estar ausente e sintomas gastrointestinais (diarreia) podem estar presentes.
É de extrema importância a notificação e o encerramento das fichas de notificação em tempo oportuno pelos serviços notificadores.
As vigilâncias municipais devem verificar e validar a qualidade e a consistência dos dados, além de garantir o encerramento das fichas que ainda estão abertas. Se o endereço de residência for diferente do município onde a notificação foi feita, as fichas podem ser alteradas e encerradas
por ambos os municípios. Dessa forma, as informações ficam mais precisas e atualizadas, facilitando o acompanhamento.
¶ 2.1 OPERACIONALIZAÇÃO DA COLETA DE AMOSTRAS DE OROFARINGE E NASOFARINGE
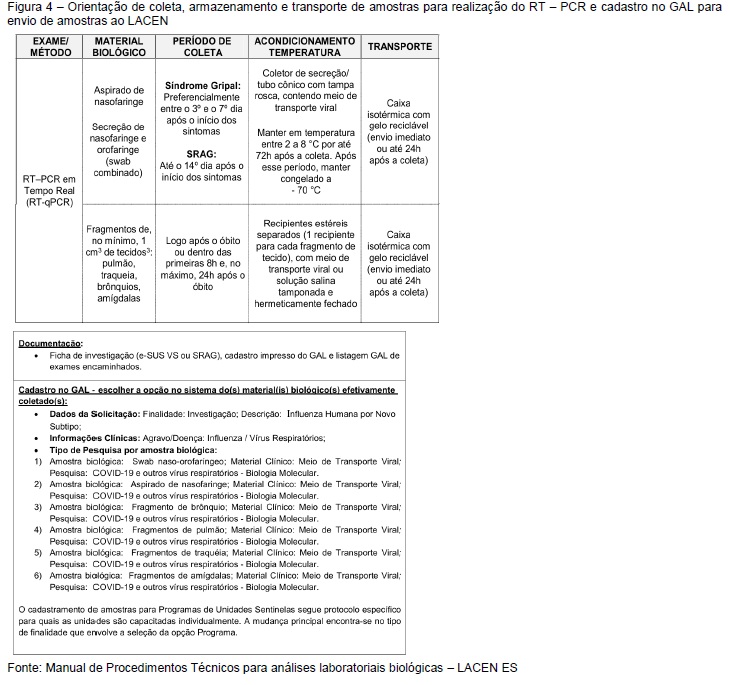
As amostras clínicas requeridas para o diagnóstico de infecções virais no trato respiratório superior são em ordem de preferência: aspirado de nasofaringe (ANF) ou swab combinado (nasal/oral), obtido até o 7º - 14º dia após o início dos sintomas (figura 3 e 4).
O sucesso depende fundamentalmente da qualidade do espécime clínico coletado, do seu adequado transporte e das condições de armazenamento antes do processamento no
laboratório.
Seja qual for a natureza do espécime, deve-se observar as seguintes medidas de biossegurança: uso de gorro, máscara, óculos, luvas e jalecos.
Para os swabs combinados (nasal/oral) deverão ser coletados três swabs: um swab de orofaringe e dois swabs de nasofaringe, sendo um de cada narina.
- Swab de nasofaringe – A coleta deve ser realizada com a fricção do swab na região posterior domeato nasal tentando obter um pouco das células da mucosa. Coletar swab nas duas narinas (um swab para cada narina).
- Swab de orofaringe – Coletar swab na área posterior da faringe e tonsilas, evitando tocar na língua.

¶ 3.0 ORIENTAÇÕES PARA A VIGILÂNCIA E SERVIÇOS DE SAÚDE PARA ATENDIMENTO DE SG E SRAG
3.1 Serviços de saúde
- Realizar a triagem clínica e a notificação imediata dos casos que se enquadrem nas definições operacionais vigentes, utilizando corretamente os sistemas de informação pertinentes, dentro dos prazos estipulados para cada modalidade de vigilância. É fundamental o preenchimento completo e adequado das fichas de notificação.
- Garantir o atendimento clínico adequado e o início precoce do tratamento, conforme protocolos estabelecidos.
- Realizar a coleta de amostras clínicas para diagnóstico laboratorial, priorizando o uso da técnica de RT-PCR em tempo real, conforme as recomendações vigentes. As amostras devem ser encaminhadas prontamente aos laboratórios de referência. No caso do envio ao LACEN/ES, é obrigatória a inserção dos dados no sistema GAL, com a devida ficha de notificação impressa acompanhando a amostra.
- Realizar o encerramento oportuno dos casos nos sistemas de informação, conforme rotina estabelecida.
3.2 Vigilância Epidemiológica (Municipal e Estadual)
- Garantir a orientação contínua sobre os fluxos de notificação e envio de amostras, conforme as normas e sistemas vigentes. As vigilâncias municipais devem verificar e validar a qualidade e a consistência dos dados, além de garantir o encerramento das fichas que ainda estão abertas. Se o endereço de residência for diferente do município onde a notificação foi feita, as fichas podem ser alteradas e encerradas por ambos os municípios.
- Realizar o monitoramento e avaliação sistemática dos dados enviados pelos serviços de saúde municipais, considerando a qualidade da informação, a oportunidade da notificação e a conformidade com os procedimentos estabelecidos.
- Acompanhar os indicadores de desempenho da vigilância, promovendo análises periódicas e adotando medidas corretivas quando necessário.
- Divulgar periodicamente os dados epidemiológicos, por meio de boletins, informes técnicos ou outros meios oficiais de comunicação. Última atualização disponível em: https://saude.es.gov.br/informesepidemiologicos-2
- Oferecer devolutivas (feedback) regulares aos serviços notificadores, com foco na qualificação do processo de vigilância.
- Revisar processos e promover capacitações in loco sempre que identificadas fragilidades nas rotinas de vigilância ou necessidades de atualização técnica por parte dos profissionais de saúde
Figura 5. Fluxograma de atendimento de SG e SRAG
Acolhimento – fornecer máscara cirúrgica para o paciente Profissional: Utilizar máscara cirúrgica para avaliar o paciente. Para procedimentos que geram aerossóis acrescentar máscara N 95, luvas de procedimento, avental descartável de mangas
longas e óculos.
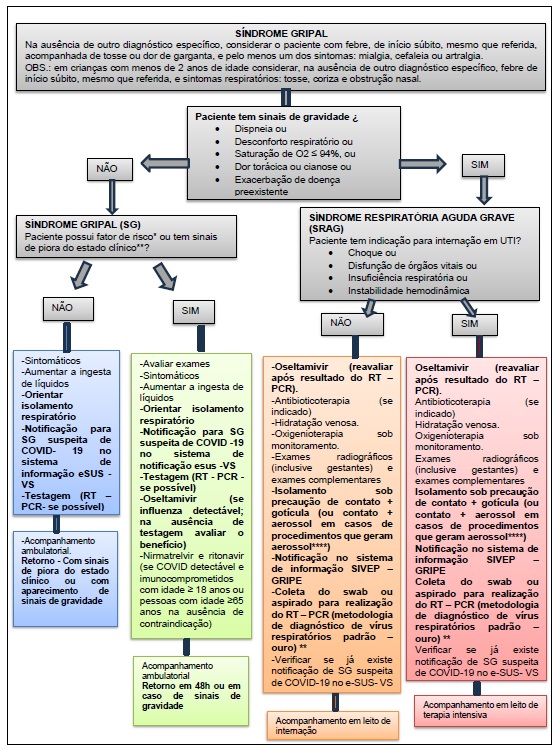
*Fatores de risco: população indígena aldeada ou com dificuldade de acesso; gestantes; puérperas (até duas semanas após o parto); crianças < 5 anos (sendo que o maior risco de hospitalização é em menores
de 2 anos, especialmente as menores de 6 meses com maior taxa de mortalidade); adultos (≥ 60 anos); pneumopatias (incluindo asma); cardiovasculopatias (excluindo hipertensão arterial sistêmica); doenças
hematológicas (incluindo anemia falciforme); distúrbios metabólicos (incluindo diabetes mellitus); transtornos neurológicos e do desenvolvimento que possam comprometer a função respiratória ou aumentar o risco de aspiração (disfunção congênita, lesões medulares, epilepsia, paralisia cerebral,
síndrome de Down, AVC ou doenças neuromusculares); imunossupressão (medicamentos, neoplasias,
HIV/aids); nefropatias e hepatopatias; obesidade (especialmente aqueles com índice de massa corporal – IMC ≥ 40 em adultos); pacientes com tuberculose de todas as formas.
** Sinais de piora do estado clínico: aparecimento de dispneia ou taquipneia. Persistência ou aumento da febre por mais de três dias ou retorno após 48 horas de período afebril. Alteração do sensório (confusão mental, sonolência, letargia). Hipotensão arterial. Diurese abaixo de 400 ml em 24 horas. Desidratação.
Exacerbação de doença preexistente. Miosite comprovada por creatinofosfoquinase – CPK (≥ 2 a 3 vezes).
Elevação da creatinina sérica acima de 2,0 mg/dL. Exacerbação dos sintomas gastrointestinais em crianças.
*** As amostras poderão ser enviadas ao Laboratório Central do Espírito Santo (LACEN) mediante cadastrono GAL,acompanhadas da ficha de notificação — no caso de SRAG, do SIVEP-Gripe; e, no caso de SGpor infecção por COVID-19, do e-SUS VE.
**** Procedimentos geradores de aerossol: intubação traqueal, aspiração de vias aéreas, ou durante a coleta de amostra respiratória.
Orientações adicionais:
- Orientar os profissionais de saúde a manterem o cartão de vacinas atualizado.
- Higienização das mãos antes e após contato com o paciente, antes da realização de procedimentos assépticos, após tocar superfícies próximas ao paciente e após contato com fluidos biológicos.
- Evitar visitas. Caso ocorram, usar EPI de acordo com a situação e orientação da instituição.
- Fazer o descarte adequado de resíduos, segundo orientação da instituição.
- Fazer limpeza e desinfecção de superfícies segundo orientação da instituição.
- Manter o paciente, preferencialmente, em quarto privativo ou, quando não disponível, isolamento de coorte de acordo com o isolamento viral. Não se devem colocar na mesma coorte pacientes com COVID, influenza e vírus sincicial respiratório para evitar a disseminação das diferenças doenças entre os pacientes.
- Uso de máscara cirúrgica pelo paciente durante transporte.
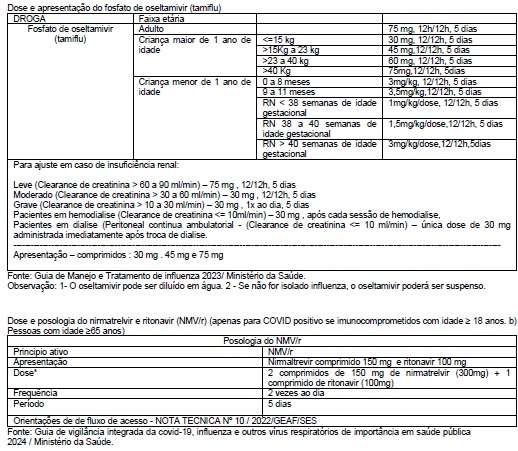
- Se não for isolado influenza, o oseltamivir poderá ser suspenso.
¶ 4.0 MEDIDAS DE PREVENÇÃO E CONTROLE
-Vacinação contra a influenza e COVID.
-Anticorpo monoclonal para VSR (Palivizumabe) disponível para prematuros e grupos de riscos, conforme protocolo vigentes.
-Medidas Não Farmacológicas
- Higiene das mãos com água e sabão ou álcool 70%.
- Etiqueta respiratória: cobrir nariz e boca ao tossir ou espirrar.
- Evitar aglomerações, especialmente durante picos de circulação viral.
- Uso de máscaras em ambientes de saúde e por indivíduos sintomáticos.
- Ventilação adequada dos ambientes.
-Isolamento de Casos sintomáticos:
- Orientar isolamento domiciliar de casos leves até 24 horas após a cessação da febre, sem uso de antitérmicos.
- Internações: seguir protocolo de precauções padrão e de gotículas.
Na doença por influenza (Gotícula + padrão / Aerossol + Padrão) – Manter as precauções por pelo menos 7 dias após início de sintomas ou até 24 horas após o desaparecimento da febre e dos sintomas respiratórios, desde que não esteja em uso de antitérmico. Em pacientes Imunossuprimidos ou crianças – 14 dias após o início dos sintomas;
Na doença por VSR (Contato + Padrão) - Manter as precauções durante toda a duração da doença.
Na doença por Covid
Pacientes assintomáticos não imunossuprimidos -> 10 dias após a data do primeiro teste positivo;
Pacientes assintomáticos e imunossuprimidos -> pelo menos 20 dias desde o primeiro teste positivo;
Pacientes com quadro leve a moderado, não imunossuprimidos -> pelo menos 10 dias
desde o início dos sintomas E pelo menos 24 horas sem febre (sem uso de antitérmicos) E
melhora dos sintomas
Pacientes com quadro grave/crítico OU imunossuprimidos -> pelo menos 20 dias desde oinício dos sintomas E pelo menos 24 horas sem febre (sem uso de antitérmicos) E melhora dos sintomas.
¶ 5.0 CONSIDERAÇÕES FINAIS
É fundamental a integração entre a atenção básica, urgência/emergência e vigilância em saúde para resposta oportuna e eficaz à sazonalidade dos vírus respiratórios. A detecção precoce, o tratamento adequado e a vacinação são as principais estratégias para reduzir complicações e óbitos.
Contamos com o empenho de todos os profissionais e gestores da rede de saúde para a efetivação das medidas aqui descritas.
¶ 6.0 REFERENCIAL BIBLIOGRÁFICO
-
Brasil. Ministério da Saúde. Secretaria de Vigilância em Saúde e Ambiente. Departamento do Programa Nacional de Imunizações e Doenças Imunopreviníveis. Guia de Manejo e Tratamento de influenza 2023 [recurso eletrônico] / Ministério da Saúde, Secretaria de Vigilância em Saúde e Ambiente, Departamento do Programa Nacional de Imunizações e Doenças Imunopreviníveis. – Brasília: Ministério da Saúde, 2023.
-
Brasil. Ministério da Saúde. Secretaria de Vigilância em Saúde e Ambiente. Guia de vigilância integrada da covid-19, influenza e outros vírus respiratórios de importância em saúde pública [recurso eletrônico] / Ministério da Saúde, Secretaria de Vigilância em Saúde e Ambiente. – Brasília: Ministério da Saúde, 2024. 146 p.: il.
-
Brasil. Ministério da Saúde. Secretaria de Vigilância em Saúde e Ambiente Departamento de Imunização e Doenças Imunopreveníveis Coordenação-Geral de Vigilância das Doenças Imunopreveníveis. NOTA TÉCNICA Nº 13/2023-CGVDI/DIMU/SVSA/MS – Brasília, 2023
Para o dowload do documento na íntegra com suas devidas assinaturas eletrônicas CLIQUE AQUI